La découverte des antibiotiques a révolutionné l’évolution de nombreuses maladies infectieuses d’origine bactérienne, toutefois, leur activité est aujourd’hui menacée par la progression des résistances bactériennes. Qu’est-ce qu’un antibiotique? Comment fonctionnent-ils? Pourquoi et comment se font les résistances?
Voici un petit tour d’horizon sur ces médicaments si particuliers.
Au cœur de ces molécules
Qu'est-ce qu'un antibiotique? SelectAfficher
Les antibiotiques (du grec anti : « contre », et bios : « la vie ») sont des substances chimiques, naturelles ou synthétiques, qui ont une action spécifique sur les micro-organismes : bactéries ou protozoaires.
Les antibiotiques tuent (bactéricides) ou bloquent la croissance des bactéries (bactériostatiques). Un même antibiotique peut être bactériostatique à faible dose et bactéricide à dose plus élevée.

A la différence des antiseptiques, leur mécanisme d’action est spécifique.
Les antibiotiques ont une action spécifique sur les bactéries. Aucun antibiotique n’a d’action sur les virus.
Les molécules actives sur les champignons sont appelées antifongiques.
Mécanisme d'action des antibiotiques SelectAfficher
Les antibiotiques ont des mécanismes d’action spécifique selon le type de famille à laquelle ils appartiennent.
- Les antibiotiques agissant sur la division cellulaire des bactéries sont bactériostatiques
- Les antibiotiques agissant sur la structure de la membrane cytoplasmique sont à la fois bactériostatiques et bactéricides selon leur concentration
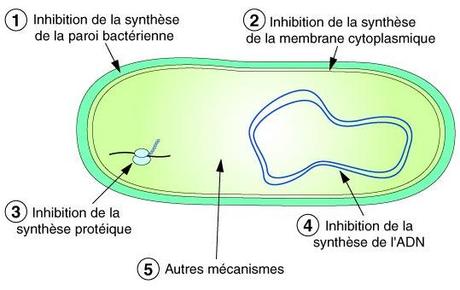
Les antibiotiques agissants sur la synthèse de la paroi des bactéries
Ces antibiotiques sont uniquement bactériostatiques car ils ne sont actifs que sur les germes qui se multiplient. Les nouvelles bactéries ainsi produites sans paroi explosent sous l’effet de la pression osmotique interne.
- inhibition de la synthèse des précurseurs de la paroi: D-cyclosérine, Fosfomycine
- inhibition du transfert des précurseurs de la paroi sur un transporteur transmembranaire: Bacitracine
- inhibition de l’insertion des unités glycaniques, précurseurs de la paroi et de la transpeptidation: Bêtalactamines, Glycopeptides
Antibiotiques détruisant la membrane cytoplamique
Les polymyxines (Thyrothricine et substances apparentées) agissent comme un surfactant (détergent cationique) qui désorganise la bicouche phospholipidique membranaire. Grâce à leur caractère amphipathique, les polymyxines pénètrent dans la cellule bactérienne et s’insèrent parmi les phospholipides membranaires, perturbant ainsi la perméabilité de la membrane cellulaire. Cet antibiotique est efficace sur les cellules en croissance et au repos, il est à la fois bactéricide et bactériostatique.
Antibiotiques agissant sur l’ADN
- Inhibiteurs de l’ARN polymérase: Les ansamycines (mitomycine, actinomycine) sont des molécules dont la structure est asymétrique. Elles se fixent sur les brins de l’hélice d’ADN et établissent un pontage entre eux. Ceci empêche la réplication de l’ADN en bloquant la progression de l’ADN polymérase.

- Inhibiteurs de l’ADN gyrase: L’ADN gyrase contrôle le surenroulement de l’ADN et agit sur la topologie de l’ADN: Quinolones et Fluoroquinolones
- Inhibiteurs de la synthèse de l’acide folique: Les sulfamides antibactériens et les diaminopyridines ont une structure proche des molécules normalement utilisées par la bactérie. La bactérie va les les intégrer par erreur dans son métabolisme, entraînant un blocage des des voies métaboliques de la bactérie. Ceci provoque une inhibition de la synthèse des bases nucléiques et la cellule meurt par carence en bases nucléiques.
Les antibiotiques inhibant la synthèse protéique
Certains antibiotiques (à peu près 50% des antibiotiques disposant d’une AMM) agissent en interférant avec la synthèse protéique bactérienne, en bloquant l’une des 3 principales étapes de la traduction de l’ARN bactérien:
- L’initiation
- L’élongation
- La terminaison
Ils ont pour cible le ribosome bactérien, l’organite cellulaire qui est responsable de la synthèse des protéines.
- Les aminosides se fixent sur la petite sous-unité des ribosomes (30 Svedberg), empêchent la traduction de l’ARNm et conduisent à des erreurs de lecture.
- Les phénicols (exemples : chloramphénicol, thiamphénicol) bloquent la formation de la liaison peptidique. Ils se fixent sur la grosse sous-unité du ribosome bactérien (50 Svedberg) mais pas sur celle des ribosomes eucaryotes.
- Les tétracyclines bloquent l’élongation de la chaîne polypeptidique en se fixant sur la sous-unité (30 S).
- Les macrolides agissent sur la partie 50 S du ribosome et bloquent l’élongation de la chaîne polypeptidique.
- La puromycine mime l’extrémité d’un ARNt, prend sa place dans le ribosome et bloque l’élongation de la chaîne polypeptidique.
Résistance aux antibiotiques SelectAfficher
La France est l’un des pays Européen où le taux de résistance aux antibiotiques est le plus élevé. La progression des résistances bactériennes est en majorité liée à la mauvaise utilisation des antibiotiques, et à trop de prescriptions inadaptées.
On définit la résistance à un antibiotique comme la capacité pour une bactérie à continuer à se développer en présence de cet antibiotique. Une même bactérie est capable de développer des phénomènes de résistance à une ou plusieurs classes d’antibiotiques.
Il existe 2 types de résistance: la résistance naturelle et la résistance acquise.
- On parle de résistance naturelle lorsque toutes les souches d’une même espèce bactérienne sont résistantes à un antibiotique donné, car elles sont insensibles au mode d’action de l’antibiotique. Par exemple: l’imperméabilité des parois des bactéries Gram- ou leur absence de paroi, les rendent naturellement résistantes aux antibiotiques ayant pour cible la paroi bactérienne. On rencontre ce type de résistance chez les souches sauvages, n’ayant jamais été en contact avec un antibiotique.
- On parle de résistance acquise lorsqu’une ou plusieurs souches d’une même espèce bactérienne naturellement sensible à un antibiotique, devient résistante après exposition à cet antibiotique.
Les mécanismes de résistance acquise
Ces processus de sélection de souches résistantes et de transfert de résistance à d’autres germes sont d’autant plus efficaces que l’antibiotique est présent en concentration trop faible ou pendant un temps trop court.
Certaines bactéries peuvent être porteuses de plusieurs facteurs de résistance, contre plusieurs antibiotiques, et même contre plusieurs classes d’antibiotiques: on parle alors de bactéries multi résistantes.
Ces germes multi résistants sont responsables des fameuses infections nosocomiales tant redoutées à l’hôpital!
Résistance chromosomique
La résistance acquise survient lorsque quelques souches d’une même espèce normalement sensibles deviennent résistantes. Cette résistance peut-être acquise par mutagenèse : c’est une résistance chromosomique.
Ce phénomène de mutation est spontané avec une fréquence d’apparition de 10−6 à 10−7. C’est un évènement rare. L’antibiotique n’est pas l’agent mutagène, il met seulement en évidence les mutants devenus résistants. Cela peut conduire à la résistance à toute une famille d’antibiotiques.

Résistance plasmidique
Des bactéries devenues résistantes à un antibiotique donné sont capables de transférer le code génétique de cette résistance aux bactéries voisines par l’intermédiaire d’un plasmide (morceau d’ADN autonome). Ces plasmides codant pour la résistance à un antibiotique, peuvent se répliquer et quitter la bactérie pour aller fusionner avec l’ADN de la bactérie voisine
- Le transfert vertical est évident entre bactéries de même espèce.
- Le transfert horizontal intervient en revanche dans les échanges entre bactérie Gram+, Gram- ou dans le sens Gram+ vers Gram-. L’inverse, Gram- vers Gram+, n’est pas réalisable car les gènes de Gram- ne sont pas exprimés chez Gram+.
- La transduction : le vecteur est un bactériophage. En se répliquant, le phage intègre une partie du génome bactérien. En quittant la cellule, il emporte des gènes supplémentaires (bactériens) qui pourront être transfectés dans une autre bactérie. Ce système est efficace, mais les échanges sont limités en taille (le phage ne peut pas transférer un long morceau d’ADN bactérien) aux organismes proches phylogénétiquement pour la reconnaissance phage/bactérie.
- La transformation : la bactérie acquiert et incorpore de l’ADN exogène nu présent dans son environnement. Cela peut être de l’ADN d’une bactérie morte qui, une fois capté, permet l’expression de ses gènes par la nouvelle bactérie. C’est un événement très rare qui existe chez les bactéries Gram-.
- La conjugaison : l’ADN est transféré d’une bactérie donatrice à une bactérie réceptrice au cours d’un contact cellulaire étroit (pilus). C’est le mode de transmission de transfert horizontal.
Qu'est-ce qu'un antibiogramme? SelectAfficher

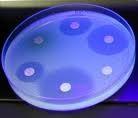
Le principe consiste à placer sur le milieu de culture obtenu dur des prélèvements biologiques du malade, des disques imprégnés d’antibiotiques différents.
Le choix des antibiotiques à tester dépend du type de prélèvement.
Le résultat est interprété 24 heures après mise à l’étuve. On mesure le diamètre d’inhibition de la culture autour de chaque disque d’antibiotique et les résultats sont rendus comme sensible, intermédiaire ou résistant.
Les différentes familles d’antibiotiques
Généralités SelectAfficher
Il existe plusieurs familles d’antibiotiques. Les principales sont les bêta-lactamines (pénicillines et céphalosporines), les macrolides, les aminosides, les cyclines et les quinolones.
Ces grandes familles d’antibiotiques se différencient par :
- leur spectre d’activité, c’est-à-dire l’ensemble des germes sensibles à chaque famille d’antibiotiques
- leur mécanisme d’action au niveau de la bactérie
- leurs indications, directement liées au spectre d’activité et à la diffusion de l’antibiotique dans les différents organes : par exemple, certains antibiotiques se concentrent dans les urines et sont particulièrement intéressants en cas d’infection urinaire.
- leur voie d’utilisation : les antibiotiques peuvent être pris par voie orale, à l’exception des aminosides qui sont détruits dans l’intestin. Il existe également des collyres, des solutions auriculaires ou nasales et des pommades contenant des antibiotiques. Ces formes locales sont parfois suffisantes pour combattre des certaines infections.
- leur mode d’emploi et leur fréquence d’utilisation il existe pour certaines infections des traitements monodoses par exemple.
- leurs contre-indications
- leurs effets indésirables : réaction allergique, diarrhée, photosensibilisation, tendinite, toxicité rénale sont des effets indésirables qui caractérisent certaines familles d’antibiotiques. L’apparition d’un effet indésirable grave limite l’utilisation ultérieure des médicaments appartenant à la même famille
Bêtalactamines SelectAfficher
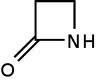
Les pénicillines
Les pénicillines sont classées en 5 principales catégories:
- Les PéniG (benzylpénicilline) sont des pénicillines naturelles, sensibles aux pénicillinases, administrées par voie parentérale. Ce sont les antibiotiques de choix pour les infections ORL (angines à streptocoques), des infections bronchiques et des tissus mous (furoncles, anthrax, gangrènes). La (benzylpénicilline) est encore utilisée en association, dans les septicémies, les endocardites et les méningites. Elle sert aussi à traiter la syphilis et certaines infections localisées ou généralisées à germes sensibles.
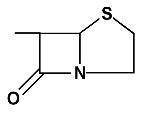
- Les PéniV (phénoxyméthylpénicilline) sont des pénicillines naturelles, sensibles aux pénicillinases. Elles sont encore indiquées dans les infections à streptocoques (érysipèle, scarlatine…) ou à pneumocoque.
- Les PéniM (oxacilline, cloxacilline). Ces pénicillines sont résistantes aux pénicillinases de part leur structure chimique leur confèrent un encombrement stérique. Elles sont utilisées pour traiter les infections à staphylocoques sensibles, localisées (ORL, pulmonaire, osseuse) ou généralisées (septicémies) et les infections à staphylocoques et/ou streptocoque A. Les spécialités à base d’oxacilline ont été retirées du marché en mai 2011 en raison du rapport bénéfice risque défavorable
- Les PéniA ou aminopénicillines (amoxicilline, ampicilline). Elles sont très utilisées pour traiter les infections localisées (ORL, pulmonaire…) ou généralisées ainsi que de nombreuses autres infections. Leur association avec les aminosides est justifiée dans les infections sévères.
- Uréidopénicillines sont efficaces sur les germes gram négatif
- Carbapénèmes (Imipénème, Méropénème, Ertapénème, Doripénème). Ces antibiotiques injectables sont réservés aux infections sévères
- Monobactames (Aztréonam: Azactam®). Cet antibiotique est indiqué dans diverses infections de l’adulte: génito-urinaires, broncho-pulmonaires, septicémiques, cutanées, intra-abdominales et gynéco-obstétricales.
Mécanisme d’action: Les pénicillines se lient aux « penicillin-binding proteins » et inhibent la transpeptidase impliquée dans la synthèse de la paroi bactérienne, car le cycle péname présente une forte ressemblance structurale avec le dipeptide D-Ala-DAla constitutif de la paroi
Ils peuvent être utilisés chez la femme enceinte ou qui allaite.
Effets indésirables limités. Ils peuvent néanmoins être responsables de réactions allergiques parfois graves (du simple urticaire à la réaction allergique cutanée et viscérale généralisée DRESS, pouvant évoluer vers le choc anaphylactique). Un antécédent de réaction allergique à une pénicilline contre-indique la réutilisation d’un médicament de la même famille car l’allergie est croisée entre toutes les pénicillines. Rares troubles hépatiques (augmentation des transaminases, hépatites médicamenteuses). Troubles hématologiques rares comme thrombopénie, anémie et leucopénie
Inhibiteurs de béta-lactamases
Effets indésirables surtout gastro-intestinaux à type de diarrhée. L’administration au cours d’un repas et l’association à des probiotiques limiterait cet effet indésirable.
Céphalosporines
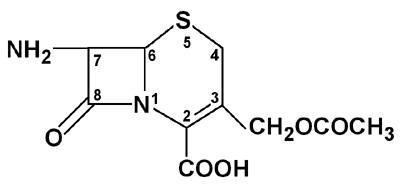
- Les céphalosporines de 1ère génération (C1G): céfaclor (Alfatil®), céfadroxil (Oracéfal®), céfalexine (Céfacet®, kéforal®), céfatrizine, céfazoline et céfradine. Elles sont indiquées dans les infections ORL, respiratoires, urinaires aiguës ou récidivantes à germes sensibles.
- Les céphalosporines de 2ème génération (C2G): céfuroxime (Zinnat®) et céfoxitine se caractérisent par une résistance à l’hydrolyse par les bétalactamases. Ces molécules ne devraient être prescrites que sur les résultats de l’antibiogramme pour les infections résistantes aux C1G.
- Les céphalosporines de 3ème génération (C3G): Céfotaxime (Claforan®), Cefpodoxime (Orélox®), Ceftriaxone (Rocéphine®, Triacefan®), Céfixime (Oroken®), Ceftazidime (Fortum®, Fortumset®), Céfotiam (Taketiam®, Texodil®), Céfépime (Axépim®), Cefpirome (Cefrom®) sont indiquées au traitement des infections résistantes aux autres bétalactamines.
Les céphalosporines peuvent être utilisées chez la femme enceinte ou qui allaite.
Effets indésirables limités.
- Allergies: Ces antibiotiques peuvent, comme les pénicillines être responsables de réactions allergiques (allergie croisée dans 5 à 10% des cas). Les réactions allergiques graves demeurent exceptionnelles, surtout pour les C2G et C3G.
- Troubles gastro-intestinaux: à type de nausées, de vomissements, de diarrhées, de candidoses digestives, colites pseudomembraneuses…
- Troubles hépatiques: élévation transitoire des transaminases et des phosphatases alcalines. Altération rénales surtout en cas d’association aux aminosides, troubles hématologiques, de l’hémostase. Risque d’effet antabuse en cas d’association à l’alcool. Intolérance locale (au point d’injection pour les formes injectables)
Tétracyclines SelectAfficher
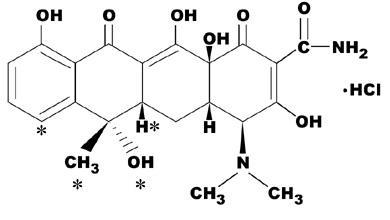
Cyclines de 1ère génération: Chlortétracycline (Amphocycline®), Oxytétracycline (Auricularum®, Posicycline®, Primyxine®, Sterdex®). Ces cyclines ne sont utilisées que par voie locale.
Cyclines de 2ème génération: Doxycycline(Doxy®, Doxylis®, Doxypalu®, Granudoxy®, Spanor®, Tolexine®, Vibramycine®),Minocycline (Mestacine®, Minolis®, Mynocine®, Parocline®, Zacnan®), Limécycline (Tétralysal®), méthylènecycline (Lysocline®, Physiomycine®)
Indications: infections aiguës des voies respiratoires à germes intra-cellulaires (Chlamydiae, Coxiella, Mycoplasma…), ainsi que dans la psittacose, infections à Haemophilus influenzae après échec des autres traitements. Ils sont indiqués dans le traitement de l’acné, des parodontites, de la maladie de lyme. Ils sont les antibiotiques de choix dans les infections sexuellement transmissibles (chlamydia, mycoplasmes, syphilis). La doxycycline est utilisée dans la chimioprophylaxie du paludisme.
Effets indésirables: Cette famille d’antibiotiques est en général bien tolérée à condition d’en respecter les précautions d’emploi et les contre indications. La mauvaise tolérance digestive peut être améliorée par la prise d’une grande quantité d’eau et loin du coucher afin d’éviter les ulcérations de l’œsophage. Les troubles digestifs sont en partie liés à l’altération de la flore bactérienne naturelle et à un effet irritant propre aux cyclines. Risque de néphrotoxicité, de photosensibilisation, de coloration des dents en brun jaune. Réaction allergique possible avec la minocycline (rash cutané, voire choc anaphylactique). Pour ces raisons, la minocycline est désormais réservée à prescription hospitalière et uniquement pour les infections résistantes aux autres antibiotiques!*Restriction d’utilisation de la minocycline . Bulletin d’allerte de l’ANSM www.afssaps.fr/content/download/…/1/…/lp-120611-Minocycline.pdf
Précautions d’emploi et contre indications: Cette famille d’antibiotique ne doit pas être utilisée à partir du 4e mois de la grossesse, chez la femme allaitante et chez l’enfant de moins de 8 ans, en raison d’un risque de coloration jaune brun des dents. Ne pas associer ces antibiotiques aux rétinoïdes dans le traitement de l’acné en raison du risque d’hypertension intracrânienne. Ces molécules sont photosensibilisantes: il faut éviter de s’exposer au soleil pendant le traitement.
Interactions médicamenteuses: AVK (augmentation de l’effet des anticoagulants). Diminution de l’absorption des cyclines en cas de traitement par les sels de fer (les prendre à distance) ou les topiques gastro-intestinaux. Diminution du taux plasmatique de la doxycycline en cas d’association aux anticonvulsivants.
Aminosides SelectAfficher
Amikacine, Gentamicine, Nétilmicine, Streptomycine, Néomycine, Spectinomycine
Ces antibiotiques sont réservés à des infections généralement sévères. ils sont actifs sur les bactéries gram positif, notamment les staphylocoques.
Ce sont des hétérosides naturels ou hémisynthétiques. Ils ne passent pratiquement pas à travers la paroi de l’intestin et sont donc administrés par voie injectable sauf en cas de traitement local d’infections intestinales.
Ils sont indiqués dans le traitement de diverses maladies infectieuses, notamment urinaires et rénales car ils sont éliminés sous forme active par les reins.
Effets indésirables: Les antibiotiques de cette famille peuvent être toxiques pour l’oreille interne ou pour les reins. Ces effets ont surtout été observés en cas de doses trop élevées ou d’insuffisance rénale préexistante. Risque d’ototoxicité (20% des malades traités)
Précaution d’emploi: compte tenu de leur néphrotoxicité, une adaptation de posologie est indispensable en cas d’insuffisance rénale. En raison du risque d’ototoxicité, ces molécules sont à éviter chez le nourrisson.
Macrolides et apparentés SelectAfficher
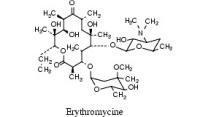 Macrolides
Macrolides

Erythromycine, Azithromycine, Clarythromycine, Josamycine, Roxithromycine, Spiramycine, Télithromycine.
Les macrolides ont une activité bactériostatique ou bactéricide selon leur concentration et la sensibilité des germes. Ils sont efficaces sur les cocci Gram positif aérobies et anaérobies, les cocci gram négatif, comme les gonocoques et les méningocoques (prévention des méningites à méningocoques), les bacilles gram négatif comme Hélicobacter pylori, et des germes comme Legionella pneumophilia, Mycoplasma, Clamydia, Mycobactérium avium (patients infectés par le VIH). En France, actuellement, un quart des pneumocoques sont résistants aux macrolides.
L’utilisation de certains macrolides est possible pendant la grossesse. La spiramycine est de plus utilisée dans le traitement de la toxoplasmose de la femme enceinte
Effets secondaires:
- Leurs effets indésirables sont surtout digestifs: nausées, vomissements, crampes abdominales et diarrhées. Des atteintes hépatiques ont été décrites avec l’érythromycine. Les chocs anaphylactiques sont rarissimes.
- Certains macrolides, notamment l’érythromycine et la télithromycine, exposent à un risque élevé d’interactions médicamenteuses avec de nombreux médicaments. La spiramycine et l’azithromycine exposent peu au risque d’interactions
Résistance aux macrolides:
La résistance aux macrolides est la conséquence d’une diminution de leur pénétration cellulaire, de leur hydrolyse par des estérases et de modifications ribosomales
Lincosamines
Lincomycine, Clindamycine (Dalacine®)
Les lincosamines sont utilisées dans le traitement de diverses maladies infectieuses graves, notamment des bronches, des oreilles, de la bouche et des dents, de la peau et des os et de l’appareil génital. Elles sont également utilisées dans la prévention de l’endocardite bactérienneEffets indésirables: Les effets indésirables sont surtout digestifs: nausées, vomissements et diarrhées, avec risque important de colite pseudomembraneuse (Attention à l’automédication! ne prenez pas d’antidiarrhéique sans l’avis de votre médecin ou de votre pharmacien!). Atteintes hépatiques (élévation des transaminases, hépatite médicamenteuse), troubles hématologiques, réactions allergiques rares.
Contre-indications: Enfants de moins de 6 ans, Allaitement
Interactions médicamenteuses: éviter l’association avec un macrolide ou avec les synergistines. Risque de potentialisation des curarisants. Respecter un intervalle de 2 heures entre les prises d’antiacides et les lincosamides.
Précautions d’emploi: Des précautions sont nécessaires en cas d’asthme ou d’antécédent d’allergie.
Synergistines ou streptogramines
Pristinamycine (Pyostacine®), quinupristine/dalfopristine (Synercid®)
Les synergistines sont surtout utilisées dans les infections ORL dont les sinusites aigues, broncho-pulmonaires, stomatologiques, génitales (prostatites), cutanées, osseuses, articulaires
Effets indésirables: risque important de colite pseudomembraneuse. Attention stopper immédiatement le traitement en cas de survenue de diarrhée. Risque de pustulose exanthématique. Ne plus prendre cet antibiotique en cas d’érythème généralisé fébrile associé à des pustules!
Interactions médicamenteuses: éviter l’association avec la colchicine (augmentation des effets indésirables de la colchicine), la ciclosporine ou le tacrolimus.
Fidaxomicine
Fidaxomicine (Dificlir®) La fidaxomicine est bactéricide et inhibe la synthèse de l’ARN par l’ARN Polymérase bactérienne. Elle est indiquée chez l’adulte dans le traitement des diarrhées aigues associées à Clostridium difficile. Cette molécule n’est pour le moment disponible qu’à l’hôpital.
La posologie recommandée est de 200 mg (un comprimé) deux fois par jour (toutes les 12 heures) pendant 10 jours.
Dificlir peut être administré pendant ou en dehors des repas.
Quinolones SelectAfficher
Anciennes quinolones: Acide pipémidique (Pipram fort®), fluméquine (Apurone®)
Fluoroquinolones: Norfloxacine (Noroxine®, Chibroxine®), Péfloxacine (Péflacine®), Ofloxacine (Oflocet®, Exocine®, Monoflocet®), Lévofloxacine (Tavanic®), Ciprofloxacine (Ciflox®, Ciloxan®, Unilox®), Enoxacine (Enoxor®), Moxifloxacine (Izilox®), Loméfloxacine (Logiflox®, Decalogiflox®)
Les quinolones sont des antibiotiques synthétiques.
Indications:
Elles sont indiquées dans les infections génito-urinaires (cystites), gastro-intestinales, ORL, ostéo-articulaires, broncho-pulmonaires, oculaires (conjonctivites) et auriculaires (otites).
Effets indésirables:
Les quinolones sont le plus souvent bien tolérées.
- Troubles gastro-intestinaux: nausées, vomissements et diarrhées, météorisme, anorexie. Risque de colite pseudomembraneuse.
- Action sur le système nerveux central: céphalées, vertiges, lipothymie, fatigue, insomnies, somnolence, nervosité, cauchemars. Ces troubles disparaissent en général après quelques jours de traitement.
- Tendinites: En cas de douleur d’allure suspecte, survenant sans effort particulier, il faut contacter son médecin avant de poursuivre le traitement. La survenue d’une tendinite lors d’un traitement par un antibiotique de la famille des quinolones contre-indique une nouvelle utilisation.
- Risque de photosensibilisation. Eviter toute exposition au soleil ou aux lampes UV au cours du traitement. Risque de réaction allergique (érythème, rash, prurit, urticaire…)
- Cristallurie et néphrotoxicité: la ciprofloxacine peut cristalliser dans les voies urinaires en cas d’urines neutres ou alcalines Risque de tubulopathie augmenté chez le sujet âgé.
- Perturbation des organes sensoriels: altération du goût, de l’odorat surtout avec l’ofloxacine pouvant persister plusieurs mois. Anomalie de la vision (sensation de brouillard, de halos colorés autour des objets).
- Troubles hématologique et hépatiques
Interactions médicamenteuses
- Biodisponibilité des quinolones: diminution de l’absorption des quinolones avec les cations métalliques (Cu2+>Fe2+>Zn2+>Mg2+>Ca2+…), avec le sucralfate (Kéal®, Ulcar®)
- Forte liaison aux protéines plasmatiques (surtout pour les quinolones première génération), susceptible de déplacer les anticoagulants coumariniques (risque hémorragique)
- Compétition au niveau du cytochrome P450 (diminution de la clairance de la théophylline, de la caféine, du ropinirole.
- Majoration de la toxicité cardiaque en cas d’association aux anti-arythmiques de classe Ia et III, aux neuroleptiques, aux antidépresseurs tricycliques, à la mizolastine, au cisapride.
Sulfamides SelectAfficher
- Sulfamides à usage local: Sulfadiazine argentique (Flammacerium®, Flammazine®)
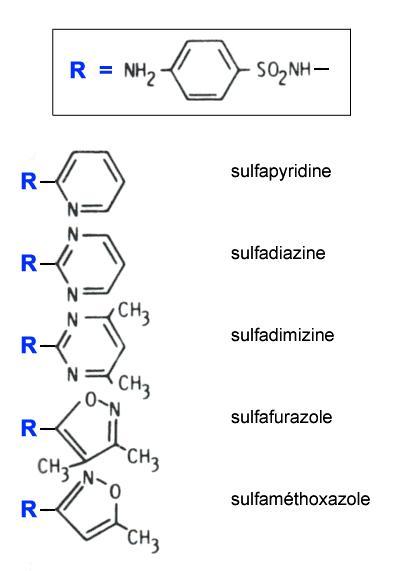
- Sulfamides à usage ORL: Sulfarazol (Pédiazole®), en association à l’érythromycine, cet antibiotique est prescrit en cas d’otites moyenne aiguë à germes sensibles.
- Sulfamides intestinaux: Sulfasalazine (Salazopyrine®) prescrit dans la rectocolite hémorragique et la maladie de Crohn.
- Sulfamides urinaires: Sulfaméthizol (Rufol®) indiqué dans les cystites.
- Sulfamides généraux: Sulfadiazine (Adiazine®),Association: Sulfaméthoxazole + Triméthoprime (Bactrim®): indiqué dans les infections à pneumoccystis carinii, prostatites, cystites, otites, sinusites, certaines infections bronchopulmonaires, infections digestives
- Sulfamides antipaludiques: Sulfadoxine
Effets indésirables:
Hypersensibilité, toxicité hématologique (risque d’agranulocytose, anémie hémolytique ou thrombopénie), toxicité rénale.Glycopeptides SelectAfficher
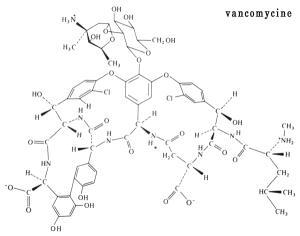
Ces antibiotiques ne sont pas absorbés par voie orale, ils sont utilisés uniquement sous forme injectable. Ils sont indiquée en cas d’infections à germes gram + résistants ou en cas d’allergie aux bêtalactamines.
Effets indésirables:
Choc anaphylactique (Vancomycine), endoveinites ou phlébites au point d’injection, ototoxicité et néphrotoxicité en cas de doses élevées ou de traitement long. Perturbations hématologiques, élévation des transaminases, troubles digestifs (nausées, vomissements et diarrhées).
Acide fucidique SelectAfficher
Acide fusidique (Fucidine®, Fucithalmic®)
Cet antibiotique est bactériostatique à faibles doses, bactéricide à doses plus élevées.
Son mécanisme d’action est une liaison sur les facteurs d’élongation de la synthèse protéique des bactéries en phase de réplication.
Cet antibiotique est rarement utilisé en monothérapie en raison des nombreuses souches résistantes. Il reste principalement indiqué pour les infections à Staphylocoque aureus, en association à un aminoside ou une bêtalactamines. Il reste encore utilisé en monothérapie dans certaines conjonctivites bactériennes à germes sensibles.
Autres antibiotiques SelectAfficher
Fosfomycine
Fosfomycine (Fosfocine®), fosfomycine + trométamol (Monuril®)
La fosfomycine est un dérivé de l’acide phosphonique. Fosfocine® est injectable et indiquée dans les infections sévères en association à un autre antibiotique (bêtalactamines,aminoside, colistine, glycopeptide). La fosfomycine + trométamol: Monuril® est indiqué en traitement monodose des cystites aiguës.
Effets indésirables: gastro-intestinaux (nausées, vomissements et diarrhées), éruptions cutanées
Linézolide
Linézolide (Zyvoxid®)
Antibiotique appartenant à la nouvelle classe des oxazolidinones, indiqué dans les infections nosocomiales à germes gram+, résistants ou en cas d’allergie aux autres antibiotiques. Cet antibiotique doit être initié en milieu hospitalier.
Effets indésirables: risque de myélosuppression, inhibition de la monoamine oxydase (association aux IMAO contre indiquée, éviter les aliments riches en tyramine).
Polymyxines
Polymyxine B, Polymyxine E (Colistine®)
Cette famille d’antibiotiques est active uniquement sur les germes Gram négatif; Ces antibiotiques ne sont quasiment pas résorbés par la muqueuse digestive. Les formes orales sont destinées comme antiseptique intestinal. Ils restent encore souvent utilisés en aérosolthérapie dans les infections pulmonaires à germes sensibles (notamment en cas de mucoviscidose)
Effets indésirables: insuffisance rénale, troubles neuropsychiques et blocage neuromusculaire. Risque d’eczéma en cas d’usage local.
Utilisation des antibiotiques en pratique
Conseils sur les antibiotiques SelectAfficher
Respectez la prescription
Attention, un antibiotique n’est prescrit que pour une personne dans une situation clinique bien précise. Autrement dit: ne donnez jamais vos antibiotiques à quelqu’un d’autre ou ne reprenez jamais ces antibiotiques en automédication! Les fonds de boite des traitements précédents doivent être rendus au pharmacien.

La plupart des antibiotiques pédiatriques s’administrent en dose/poids; mais attention, il y a quelques exceptions:
- Alfatil® (céfaclor): La seringue est mesurée en mg d’antibiotique et non en Kg
- Zinnat® (cefuroxime): Administrer au maximum un dose 17 kg 2 fois par jour, même si l’enfant pèse plus, car ceci correspond à une dose de 250mg (dose adulte)
- Zithromax® (azithomycine):
Administrer au maximum un dose 25 kg 1 fois par jour, même si l’enfant pèse plus, car ceci correspond à une dose de 250 mg (dose adulte)
Ne jamais prendre un antibiotique de manière irrégulière (risque de résistance aux antibiotiques)
Noter en toutes lettres les dates d’arrêt du traitement sur vos boites d’antibiotiques afin de bien respecter la durée du traitement prescrit.
Reconstitution et conservation
Les antibiotiques reconstitués (formes pédiatriques) ne conservent que pour la période de prescription de celui-ci.
Certains antibiotiques doivent se conserver au réfrigérateur après reconstitution mais ce n’est pas le cas de tous les antibiotiques
- Conservation entre +2 et +8°C après reconstitution: Zinnat®, Orélox®, Augmentin®
- Conservation de +2 à +25°C: Josacine®, Clamoxyl®, Oroken®
- Ne pas conserver au réfrigérateur: Zéclar®
Attention à la date de péremption! L’utilisation d’antibiotiques de la famille des cyclines périmés peut provoquer des lésions des reins. Prenez l’habitude de rapporter les médicaments non utilisés à votre pharmacien
Prévenir les effets secondaires des antibiotiques
- Pour éviter les risques de diarrhée liée à la prise d’antibiotiques, prendre conjointement des probiotiques afin de protéger votre flore intestinale. Lactobacillus GG permet de traiter l’apparition de diarrhées à Clostridium difficile consécutives à un traitement antibiotique. ACTYFILUS®, Arkolevure, DAYANG® Ferments lactiques, Ultralevure®, Probiolog®, Bacilor®, ImoFlora®, Ibsium®, Lyo Bifidus®, Lactéol® , Ultrabiotique, Supraflor®, Arkolevure®, SUPER DIET® Levure de bière…
- Les gélules de doxycycline (Doxy, Doxycycline Génériques, Doxygram, Spanor, Tolexine, Vibramycine N), utilisées dans le traitement des infections respiratoires, génitales ou dans le traitement de l’acné, ne doivent pas être avalées en position couchée ni avec une faible quantité d’eau : cela expose à un risque d’inflammation ou d’ulcération de l’œsophage. Il faut avaler ces gélules en position assise avec un grand verre d’eau pour qu’elles descendent correctement dans l’estomac et ne restent pas en contact avec la paroi de l’œsophage.
- Évitez de consommer de l’alcool pendant un traitement antibiotique (risque d’effet antabuse)
- Évitez de prendre des compléments alimentaires autre que les probiotiques pendant un traitement antibiotique en raison des risques d’interactions médicamenteuses.
Antibiotiques et grossesse SelectAfficher

Il existe peu de données sur les antibiotiques au cours de la grossesse car les femmes et les enfants sont systématiquement écartées des essais cliniques et car les données sur l’animal ne sont pas toujours transposables sur l’espèce humaine.
C’est pourquoi, il existe un consensus: La mère est prioritaire. Si un traitement s’avère potentiellement délétère pour le fœtus mais vital pour la mère, il doit être prescrit après discussion.
Pour le fœtus, il existe 2 périodes critiques: le premier trimestre (risque tératogène), le troisième trimestre (risque d’intoxication fœtale).
Antibiotiques utilisables pendant la grossesse
3 groupes d’antibiotiques sont utilisables sans restriction:
-
Bêtalactamines
-
Macrolides (érythromycine® et rovamycine®)
-
Polypeptides (colimycine®)
Utilisation possible de la pyostacine
Antibiotiques à éviter absolument pendant la grossesse
-
Tétracyclines contre-indiquées en raison du dyschromies et hypoplasies dentaires et du risque de toxicité hépatique chez la mère

-
Aminosides à écarter en raison de leur ototoxicité
-
Quinolones à écarter en raison des troubles de la croissance osseuse
-
Risque tératogène du chloramphénicol, rifampicine, imidazolés
- Innocuité non établie pour tous les autres antibiotiques
Contre indication des antibiotiques SelectAfficher
- Grossesse et allaitement: voir rubrique précédente
- Allergie à l’antibiotique
- Ne pas appliquer d’antibiotiques locaux sur un ulcère et/ou sur un escarre (risque d’irritation locale)
Effets indésirables des antibiotiques SelectAfficher
- Troubles intestinaux: Les antibiotiques peuvent agir de deux façons sur le tube digestif : d’une part, certains d’entre eux ont un effet direct sur son fonctionnement, en provoquant des nausées, des vomissements ou des diarrhées (en accélérant le transit intestinal). D’autre part, tous les antibiotiques perturbent la flore intestinale, qu’ils détruisent de manière plus ou moins accentuée. L’équilibre de cette flore étant modifié, la digestion et le fonctionnement de l’intestin sont perturbés. Cela peut provoquer des maux de ventre, des diarrhées ou des ballonnements.
- Risque de mycoses. En détruisant la flore bactérienne saprophyte au niveau de la peau et des muqueuses, les antibiotiques sont souvent responsables de mycoses.
- Risque d’allergie surtout avec: pénicillines, céphalosporines, sulfamides
- Risque d’urticaire avec certains antibiotiques considérés comme histaminolibérateurs.
- Risque d’ototoxicité avec certains antibiotiques: aminosides, érythromycine, vancomycine
- Risque de photosensibilisation: quinolones, fluoroquinolones, tétracyclines, sulfamides antibactériens. Ces antibiotiques déclenchent des réactions phototoxiques parfois sévères.
- Risque de tendinites surtout avec la famille des quinolones, avec dans certains cas une rupture possible du tendon d’Achille.
- Certains antibiotiques peuvent favoriser les régurgitations.
- Des déficits en vitamine B3 sont fréquents, notamment en cas de traitements prolongés aux antibiotiques
- Apparition de fatigue.
- Une exposition précoce aux antibiotiques chez les nourrissons (entre 0 et 6 mois), augmente le risque de développer un asthme durant l’enfance. (Risque X 1,5 chez les enfants n’ayant aucun antécédent familial)*. *Source : K.R Risnes et al : Antibiotic Exposure by 6 Months and Asthma and Allergy at 6 Years: Findings in a Cohort of 1,401 US Children. American Journal of Epidemiology, 2010
Interactions médicamenteuses des antibiotiques SelectAfficher
- Pénicillines: Association déconseillées avec le méthotrexate en raison de l’augmentation de sa toxicité hématologique, due à l’inhibition de sa sécrétion tubulaire rénale par les pénicillines. Association déconseillée avec l’allopurinol en raison du risque accru des réactions cutanées. Prudence avec les anticoagulants (rares cas d’augmentation de l’activité des anticoagulants).

- Eviter l’association céphalosporines et aminosides (augmentation du risque de néphrotoxicité).
- Eviter les céphalosporines et les anticoagulants coumariniques (risque hémorragique)
- L’érythromycine est un inhibiteur enzymatique. Elle inhibe le catabolisme de plusieurs médicaments comme l’ergotamine, la carbamazépine, la ciclosporine, le cisapride, la digoxine, la warfarine, la bromocriptine, l’astémizole. Cette inhibition peut entraîner des élévations importantes de la concentration plasmatique d’un autre médicament administré en même temps et être à l’origine d’effets indésirables parfois graves, comme ceux qui ont été observés avec l’ergotamine.
- Lincosamides: éviter l’association avec un macrolide ou avec les synergistines. Risque de potentialisation des curarisants. Respecter un intervalle de 2 heures entre les prises d’antiacides et les lincosamides.
- Synergistines: éviter l’association avec la colchicine (augmentation des effets indésirables de la colchicine), la ciclosporine ou le tacrolimus
- Les quinolones comportent de nombreuses interactions médicamenteuses décrites dans le chapitre: Quinolones
En cas d'insuffisance rénale SelectAfficher
- Compte tenu de leur néphrotoxicité, la posologie des aminosides doit être adaptée en cas d’insuffisance rénale.
- Eviter l’association céphalosporines et aminosides (augmentation du risque de néphrotoxicité), ainsi qu’à toute molécule potentiellement néphrotoxique (amphotéricine B, ciclosporine, cisplatine, diurétiques de l’anse, polymyxines).
- Eviter l’utilisation des glycopeptides, des quinolones, des tétracyclines et des sulfamides en raison de leur risque de néphrotoxicité
Quand faut-il consulter un médecin? SelectAfficher
- En cas d’apparition de fièvre. Risque de réaction allergique et/ou de résistance à l’antibiotique prescrit
- En cas de douleur d’allure suspecte, survenant sans effort particulier, il faut contacter son médecin avant de poursuivre le traitement. Risque de tendinite surtout en cas de prescription de quinolones.
Antibiotiques et médecines naturelles
Antibiotiques et phytothérapie SelectAfficher
Certaines plantes peuvent interférer avec un traitement antibiotique. Par exemple:

Antibiotiques et Compléments alimentaires SelectAfficher
Magnésium
Certains antibiotiques (gentamicine) peuvent augmenter la fuite urinaire du magnésium.
Une supplémentation en magnésium est donc recommandée en cas de traitement au long cours par la gentamycine.
Probiotiques
Pour éviter les risques de diarrhée liée à la prise d’antibiotiques, prendre conjointement des probiotiques afin de protéger votre flore intestinale. Lactobacillus GG permet de traiter l’apparition de diarrhées à Clostridium difficile consécutives à un traitement antibiotique. ACTYFILUS®, Arkolevure®, DAYANG® Ferments lactiques, Ultralevure®, Probiolog®, Bacilor®, ImoFlora®, Ibsium®, Lyo Bifidus®, Lactéol® , Ultrabiotique, Supraflor®, SUPER DIET® Levure de bière…
Antibiotiques et gemmothérapie SelectAfficher

Mg anti-inflammatoires
Fagus sylvatica (hêtre) stimulant des gammaglobulines, est indiqué chez les enfants fragilisés par des infections ou par des traitements antibiotiques répétés.
Antibiotiques et homéopathie SelectAfficher
L’homéopathie peut compléter un traitement antibiotique. Voici quelques exemples:
- Pyrogenium: indiqué dans toutes les infections et/ou tous les états suppuratifs. C’est « l’antibiotique homéopathique ». Sucer 3 granules en 7 ou 9 CH, 4 à 5 fois par jour
- Hepar sulfur à chaque fois qu’il y a du pus. Prendre 4 doses en échelle 9CH, 12CH, 15CH, et 30CH à raison de 1 dose toutes les 12 heures.
- Silicea : dans les suites de chirurgie en cas de complication infectieuse chronique. Une dose en 9 CH par semaine. Permet d’éliminer un corps étranger mal supporté en 7 CH, sucer 3 granules 3/j
- Arsenicum album: grand médicament de toutes les infections bactériennes comme virales. Permet de se remettre plus rapidement d’une infection

Drainage homéopathique
- Penicillium: à prendre à la suite d’une antibiothérapie prolongée ou répétitive
- Silica marina D8 (sable de mer) permet de drainer une infection bactérienne récidivante.
Pour aller plus loin
Liens utiles SelectAfficher
- Classification des antibiotiques
- HAS: Stratégie d’antibiothérapie et prévention des résistances bactériennes en établissement de santé
- Site d’aide à la prescription d’antibiotiques dédié aux professionnels de santé, développé par la faculté de Paris-Diderot selon les recommandations officielles actuelles (ANSM, Crat…) : http://antibioclic.com/
Voies de recherche sur les antibiotiques SelectAfficher
Curcuma

Malgré ses nombreuses activités pharmacologiques, il est impossible d’utiliser le curcumin comme un médicament. En effet, ses caractéristiques physico-chimiques limitent son absorption au travers de la paroi intestinale et son entrée dans les cellules. De plus, il est rapidement métabolisé en une forme inactive.
Une équipe de chercheurs indiens* a synthétisé deux nouveaux bioconjugués de curcumin,couplés à l’acide nicotinique. Les deux bioconjugués obtenus contiennent un noyau hétérocyclique, structure souvent retrouvée dans les molécules antibiotiques.
L’activité antibactérienne de ces bioconjugués a été étudiée sur 4 agents pathogènes importants en médecine humaine : Enterococcus faecium, Klebsiella pneumoniae, Escherichia coli et Pseudomonas aeruginosa. Ont été déterminées notamment les concentrations minimales inhibitrices et les concentrations minimales bactéricides des bioconjugués pour chaque bactérie. L’activité antibactérienne des deux bioconjugués s’est révélée supérieure à celle du curcumin dans le cas de Klebsiella pneumoniae et E. coli. En revanche, leur activité antibactérienne est plus faible que celle du curcumin dans le cas de Enterococcus faecium et Pseudomonas aeruginosa. Le mécanisme responsable de cette différence est actuellement en cours d’étude.
Des essais cliniques restent à réaliser pour évaluer l’intérêt et la place de ces bioconjugués dans l’arsenal actuel des antibiotiques.
*Pandey A et coll. : Antibacterial activities of curcumin bioconjugates.
Teixobactin

*A new antibiotic kills pathogens without detectable resistance Revue Nature
La sélection de votre pharmacien


Anne-Sophie DELEPOULLE (Dr en Pharmacie), www.sospharma.net, ma pharmacie en ligne
Dernière modification le: jan 12, 2015 @ 16 h 32 min

